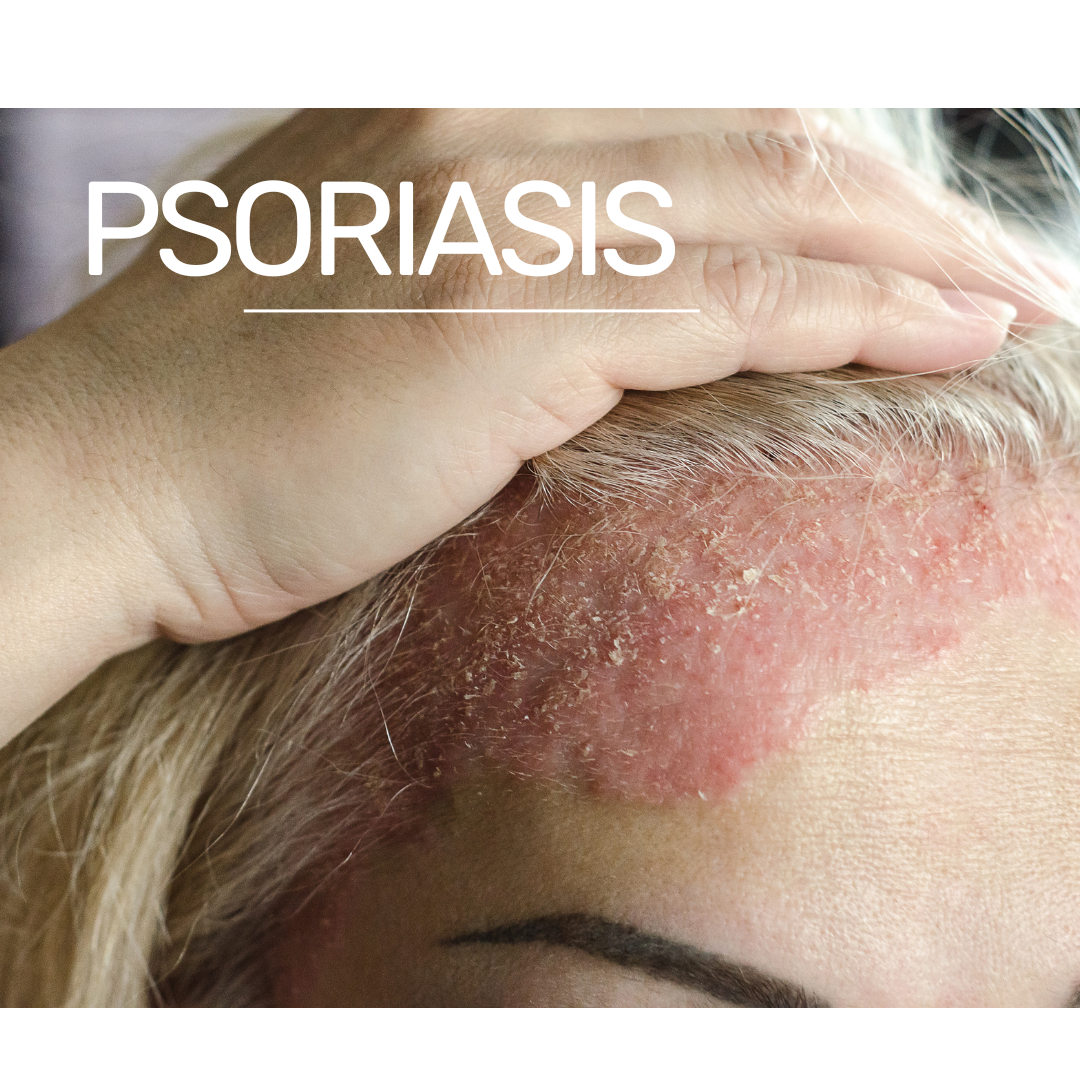
¿Cómo empieza la psoriasis?
Compartir
La psoriasis es una enfermedad inflamatoria crónica de la piel que afecta a millones de personas en todo el mundo. Se manifiesta de diversas formas y puede afectar gravemente a la calidad de vida de los pacientes. Comprender las causas de la psoriasis y los factores que desencadenan la enfermedad es crucial para controlarla y tratarla mejor. Este artículo explora los factores desencadenantes, los tipos de psoriasis y las estrategias de tratamiento.
¿Qué es la psoriasis?
La psoriasis es una enfermedad crónica que se caracteriza por la renovación acelerada de las células de la piel, lo que provoca la aparición de manchas rojas cubiertas de escamas blancas. Se trata de una enfermedad inflamatoria crónica en la que el sistema inmunitario desempeña un papel fundamental. Este desequilibrio del sistema inmunitario conduce a una inflamación excesiva, que acelera el ciclo vital de las células cutáneas.

Aceleración del ciclo celular
La aceleración de la renovación celular en la psoriasis es la causa principal de la formación de las características manchas rojas. He aquí por qué ocurre esto:
1. Ciclo celular normal frente a psoriasis
-
Ciclo normal: En circunstancias normales, las células de la piel (queratinocitos) se renuevan aproximadamente cada 28 o 30 días. Las células viejas y muertas se desprenden de la superficie de la piel y son sustituidas por células nuevas formadas en las capas más profundas.
-
Ciclo en la psoriasis: En los pacientes de psoriasis, este ciclo se acelera considerablemente. Las células de la piel se renuevan en sólo 3 a 6 días. Esto significa que las nuevas células de la piel llegan a la superficie mucho más rápidamente de lo que deberían.
2. Acumulación de células cutáneas
-
Acumulación: Debido a esta aceleración, las células de la piel no tienen tiempo de desprenderse normalmente. Por lo tanto, se acumulan en la superficie de la piel, formando gruesas capas de células inmaduras.
-
Manchas rojas y escamas: Esta rápida acumulación de células provoca la aparición de manchas rojizas, gruesas y elevadas, a menudo cubiertas de escamas plateadas o blancas. Estas escamas son en realidad células muertas que no se han eliminado correctamente.
3. Inflamación
-
Respuesta inflamatoria: La acumulación de células cutáneas desencadena una reacción inflamatoria en la piel. El sistema inmunológico, que está desregulado en la psoriasis, envía señales de defensa creyendo erróneamente que está luchando contra una infección o agresión.
-
Enrojecimiento: Esta inflamación provoca la dilatación de los vasos sanguíneos de la piel, lo que da lugar al enrojecimiento característico de las placas. Las células inmunitarias también liberan sustancias proinflamatorias, como el TNF-alfa y las interleucinas, que agravan la inflamación y aceleran aún más el ciclo celular.
4. Engrosamiento de la piel
-
Hiperproliferación: Además de la acumulación de células muertas, las nuevas células que ascienden rápidamente a la superficie no tienen tiempo de madurar adecuadamente. Se acumulan en capas gruesas, creando parches densos y ásperos.
-
Textura de la placa: Esta hiperproliferación y la inflamación crónica dan lugar a placas gruesas, rugosas y elevadas que suelen ser irritantes y a veces dolorosas.
Causas de la psoriasis
Las causas exactas de la psoriasis no se conocen por completo, pero hay varios factores implicados:
- Predisposición genética: Los pacientes de psoriasis suelen tener una predisposición genética. Si uno de los padres padece psoriasis, aumenta el riesgo de que los hijos desarrollen la enfermedad.
- Sistema inmunitario: La psoriasis se debe en gran medida a una respuesta inmunitaria disfuncional. Los linfocitos T, un tipo de glóbulos blancos, atacan por error a las células sanas de la piel, provocando inflamación y la rápida producción de nuevas células cutáneas.
- Factores desencadenantes: Diversos factores pueden desencadenar o agravar la psoriasis, como el estrés, las infecciones (en particular las infecciones estreptocócicas, que pueden desencadenar la psoriasis gotosa), los traumatismos cutáneos (fenómeno de Koebner), ciertos medicamentos, el alcohol y el tabaco.
Las diferentes formas de psoriasis
Existen varios tipos de psoriasis, cada uno con sus características específicas:
-
Psoriasis en placas: Esta es la forma más común, caracterizada por gruesas manchas rojas cubiertas de escamas blancas o plateadas. Suelen aparecer en codos, rodillas, cuero cabelludo y parte baja de la espalda.
-
Psoriasis guttata: Pequeñas lesiones en forma de gota en la piel, a menudo desencadenadas por una infección bacteriana como la faringitis estreptocócica.
-
Psoriasis invertida: Este tipo se desarrolla en los pliegues de la piel, como debajo de las axilas, debajo de los senos o en la zona inguinal. Los parches suelen ser lisos y brillantes.
-
Psoriasis pustulosa: Se caracteriza por pústulas no infecciosas rodeadas de piel roja, a menudo localizadas en manos y pies.
-
Psoriasis eritrodérmica: Esta forma, poco frecuente pero grave, provoca una intensa inflamación en una amplia zona del cuerpo, que requiere atención médica urgente.
Psoriasis y artritis psoriásica
Alrededor del 30% de los enfermos de psoriasis desarrollan artritis psoriásica, una forma de artritis inflamatoria que puede causar dolor, rigidez e hinchazón de las articulaciones. Esta complicación pone de relieve la importancia de un tratamiento proactivo de la enfermedad para evitar complicaciones graves.
Control de la psoriasis
El tratamiento de la psoriasis depende de la gravedad de la enfermedad y de su repercusión en la calidad de vida del paciente. El objetivo de los tratamientos es reducir la inflamación, frenar la producción excesiva de células cutáneas y aliviar los síntomas.
-
Tratamientos locales: Incluyen cremas y pomadas a base de corticosteroides, vitamina D o ácido salicílico para reducir la inflamación y el engrosamiento de la piel.
-
Fototerapia: La exposición controlada a los rayos ultravioleta B (UVB) puede ayudar a reducir los síntomas de la psoriasis, sobre todo en los casos moderados a graves.
-
Medicación sistémica: En casos de psoriasis grave, pueden prescribirse tratamientos sistémicos como inmunosupresores o bioterapias para modular la respuesta inmunitaria.
-
Gestión del estrés: Como el estrés es uno de los principales desencadenantes, las técnicas de gestión del estrés, como la meditación o la terapia conductual, pueden ser beneficiosas.
¿Qué rutina de belleza para la psoriasis?
Una rutina de belleza adaptada a la psoriasis debe estar diseñada para aliviar los síntomas, hidratar la piel y minimizar la irritación. He aquí una rutina diaria recomendada para los enfermos de psoriasis:
1. Limpieza suave
- Productos que debes utilizar: Elige un limpiador suave, sin jabón, especialmente formulado para pieles sensibles. Busca productos hipoalergénicos, sin perfume y sin alcohol que no alteren la barrera cutánea.
- Cómo hacerlo Lávese la cara y el cuerpo con agua tibia, nunca caliente, ya que el agua caliente puede resecar la piel y agravar las manchas de psoriasis.
2. Hidratación intensa
- Productos a utilizar: Aplicar una crema o bálsamo hidratante espeso que contenga ingredientes como ceramidas, ácido hialurónico, manteca de karité o aceites naturales como el aceite de argán o el de aguacate.
- Cómo: Hidrata tu piel inmediatamente después de la ducha, cuando aún esté ligeramente húmeda. Esto ayuda a sellar la humedad y proteger la barrera cutánea.

3. Tratamientos localizados
- Productos a utilizar: Si su dermatólogo le ha recetado cremas tópicas (como corticosteroides, retinoides o análogos de la vitamina D), aplíquelas sobre las placas de psoriasis después de hidratarlas. En cuanto a los tratamientos sin receta, los productos que contienen ácido salicílico o alquitrán de hulla pueden ser eficaces para ablandar las placas y reducir la inflamación.
- Modo de empleo: Aplicar el tratamiento en las zonas afectadas, masajeando suavemente hasta su completa absorción. Siga las instrucciones de su dermatólogo sobre la frecuencia y la cantidad de aplicación.
4. Protección solar
- Productos a utilizar: Utilice un protector solar de amplio espectro SPF 30 o superior, sin perfume y no comedogénico, para proteger su piel de los rayos UV, que pueden empeorar los síntomas de la psoriasis en algunas personas.
- Cómo hacerlo: Aplica generosamente protector solar en todas las zonas expuestas 15 minutos antes de salir, y vuelve a aplicarlo cada dos horas si estás al aire libre.
5. 5. Fregado (con cuidado)
- Productos a utilizar: Utiliza un exfoliante suave o un exfoliante químico a base de ácido láctico oácido salicílico para eliminar suavemente las células muertas de la piel, pero evita los exfoliantes mecánicos que pueden irritar la piel.
- Cómo: Limita la exfoliación a una o dos veces por semana y sé suave. Si tienes la piel muy sensible o en periodo de brotes, es mejor que te saltes este paso.

6. Baño o ducha relajante
- Productos a utilizar: Añade aceites naturales como aceite de avena coloidal o sales de Epsom al baño para calmar la piel.
- Cómo: No permanezcas demasiado tiempo en el agua (no más de 10-15 minutos) para evitar resecar la piel. Después del baño, sécate suavemente con una toalla en lugar de frotar.
7. Evite los irritantes
- Qué evitar: Evite los productos que contengan perfumes, colorantes, parabenos o alcohol, ya que pueden irritar la piel. Opta por prendas de algodón suave y evita los tejidos ásperos o sintéticos que pueden provocar rozaduras.
8. Cuidado del cuero cabelludo
- Productos a utilizar: Utilice un champú médico que contenga ácido salicílico, alquitrán de hulla o sulfato de zinc para tratar la psoriasis del cuero cabelludo.
- Cómo: Masajear suavemente el cuero cabelludo con el champú y dejar actuar unos minutos antes de aclarar. Evita rascarte las manchas, aunque te irriten.
9. Gestión del estrés
- Por qué: El estrés es uno de los principales desencadenantes de la psoriasis. Incorpore técnicas de control del estrés a su rutina diaria, como meditación, yoga o ejercicios de respiración profunda.
10. Consulta periódica con un dermatólogo
- Por qué: Un dermatólogo puede ajustar la rutina de tratamiento a medida que la psoriasis progresa, prescribir tratamientos específicos y vigilar los posibles efectos secundarios.
Conclusión
La psoriasis es una enfermedad compleja que resulta de la interacción entre la predisposición genética, el sistema inmunitario y diversos factores desencadenantes. Aunque padecer psoriasis puede ser difícil, un tratamiento adecuado, que incluya los tratamientos adecuados y un control proactivo de los síntomas, puede mejorar considerablemente la calidad de vida de los pacientes. Si tiene síntomas de psoriasis, es importante que consulte a un profesional sanitario para que le haga un diagnóstico y un plan de tratamiento personalizado.
